USPSTF(美国疾病预防服务工作组)最新骨质疏松预防建议
USPSTF最新推荐:65岁以上女性、65岁以下但合并危险因素的绝经后女性,请定期筛查骨质疏松。快拉上妈妈去测一测!
章振林教授点评
“这份 USPSTF骨质疏松筛查建议,重点在于提高大众对于骨质疏松症的认识,突出早期筛查的重要性。
“针对65岁及以上女性和65岁以下、合并骨质疏松危险因素的绝经后女性,进行骨质疏松筛查,以早期发现骨质疏松或者骨量减少并进行防治,可以预防骨质疏松性骨折的发生。
“这份建议书与中华医学会骨质疏松和骨矿盐疾病分会2017版原发性骨质疏松症诊疗指南,主要内容一致。
“对于中国这样的人口大国,大众对骨质疏松的危害认识非常低,推出这份骨质疏松早期筛查建议书,是非常有意义的。”
章振林,上海交通大学附属第六人民医院骨质疏松科主任
骨质疏松(osteoprorsis, OP)是最常见的骨骼疾病之一,骨量低、骨组织微结构破坏,导致骨骼脆性增加,易发生骨折是其特征。
骨质疏松发生的初期通常没有显著表现,寂静无声的进程让人很容易掉以轻心,只有出现疼痛、脊柱变形,甚至骨折之后才追悔莫及。因此,骨质疏松的筛查就显得很重要,尤其是老年人群中,绝经后女性更是骨质疏松的重灾区。

Fig0.1 USPSTF官网发布了该推荐声明[1]
2018年6月26日,时隔7年,美国疾病预防服务工作组(US Preventive Services Task Force, USPSTF)再次更新了其关于筛查骨质疏松预防骨折的推荐意见及证据报告[2,3],以应对不断增加的老年人口,借助及时筛查,预防高危人群发生骨折。
同时,还有两篇评论文章[4,5]以及供患者阅读的要点[6]随推荐声明及证据报告一起在JAMA发表。
接下来,就详细看看这份权威推荐究竟说了点啥?
1.骨质疏松和骨折是什么关系?
骨骼在人的整个生命中都在不断地被打破和重建。随着年龄增长,破骨速度开始逐渐超过成骨速度,导致骨密度(bone mineraldensity, BMD)降低并最终发生骨质疏松,即严重的骨密度降低。
骨质疏松症患者更容易发生骨折,尤其是在跌倒等创伤之后。髋部骨折可导致残疾、慢性疼痛和生活质量下降等问题,并持续终生。
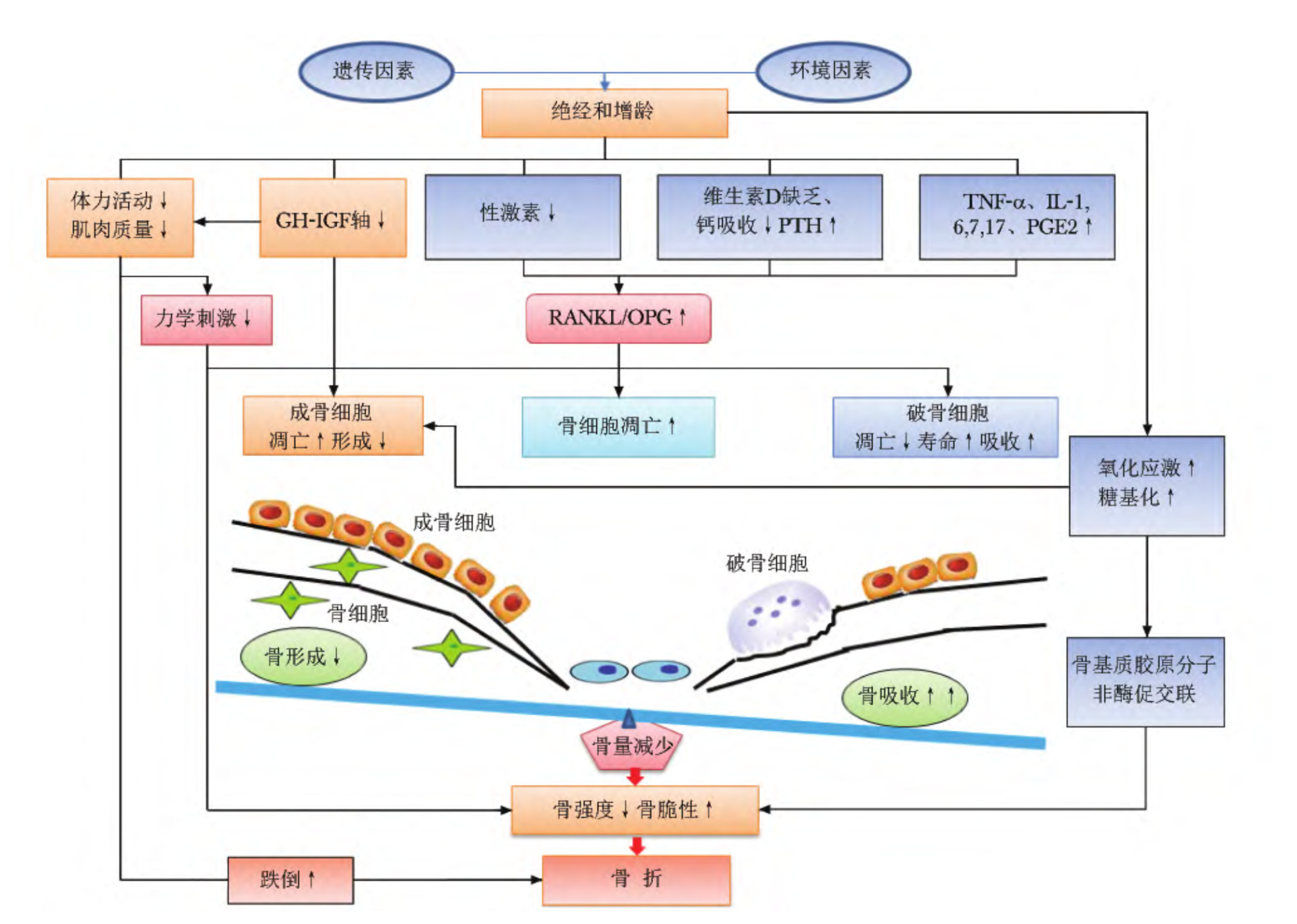
Fig1.1 骨质疏松的致病机理[7]
女性绝经期间,雌激素水平的逐渐降低会导致骨质分解增加。因此,同男性及未绝经女性相比,绝经后女性骨质疏松风险更大。
骨质疏松症的其他风险因素还包括吸烟、过量饮酒、低体重和父母髋部骨折病史。基于这些危险因素,可以使用几种风险评估工具来计算骨质疏松症的风险。
2.此次建议的适用人群是什么?
USPSTF此次的建议适用于没有骨折病史或跌倒风险增加的危险因素、没有可能导致骨质疏松的其他疾病(如甲状腺疾病)、不服用易导致骨质疏松药物(如糖皮质激素)的成年人。
3.筛查骨质疏松症的利弊有哪些?
筛查的目的是发现骨质疏松并最终预防骨折。证据表明,双能X射线吸收测定法(DXA)能准确地检测并发现骨质疏松,据其结果进行处理,可以有效预防骨折。该检测无创、准确,筛查潜在危害很小,副作用最小。骨质疏松症药物治疗的副作用也很小。
据此,USPSTF根据目前的证据对骨质疏松的筛查提出了建议。
权威推荐
女性赶紧来查查骨密度!
如果要筛查和处理骨质疏松,究竟该怎么做呢?在刚刚更新的推荐声明中,主要提出了两点建议及一点声明:
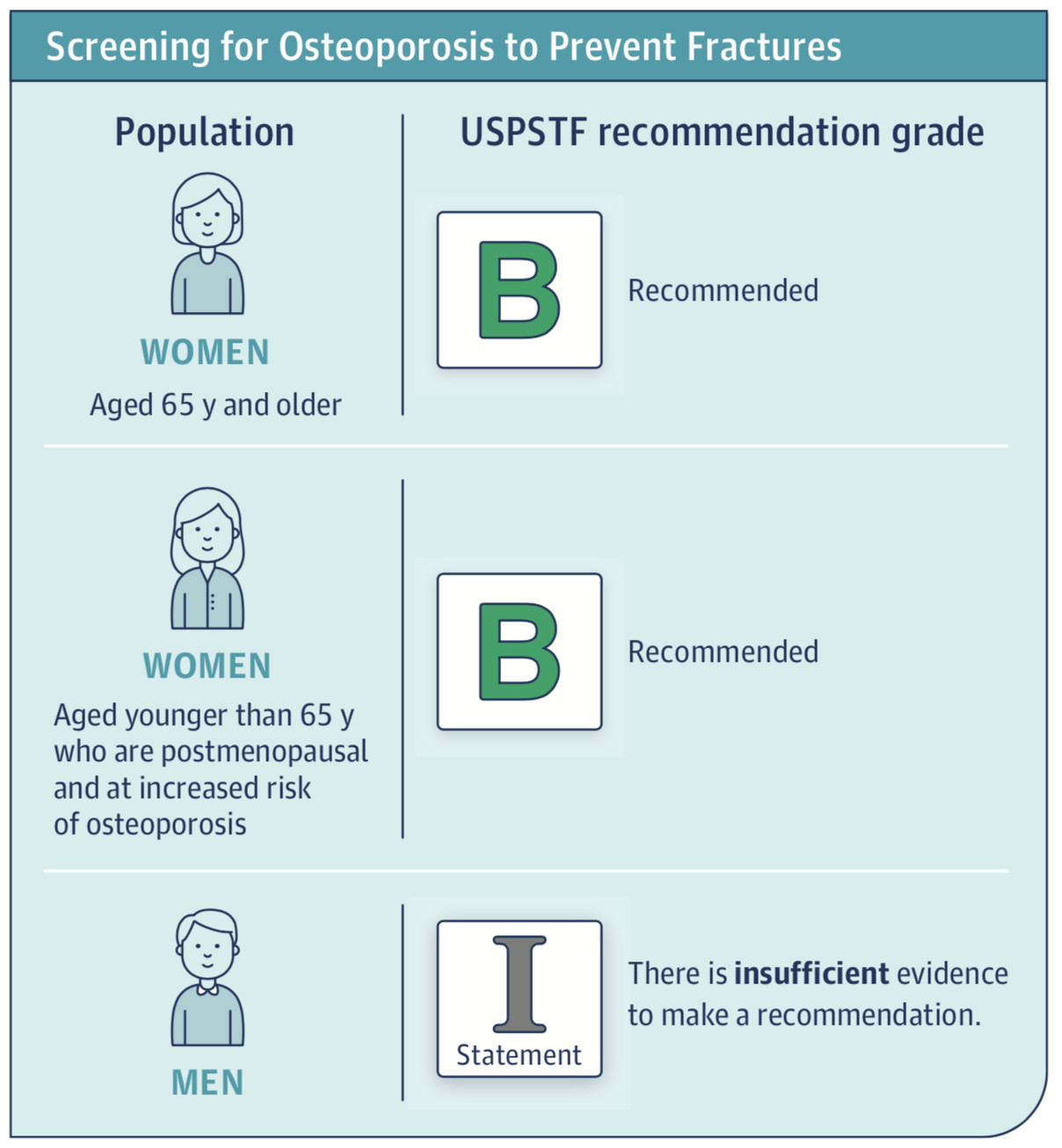
Fig2.1 推荐共有3个要点[6]
推荐65岁及以上的女性进行骨质疏松筛查预防骨折(推荐等级B);
推荐65岁以下合并骨质疏松危险因素的绝经后女性进行骨质疏松筛查预防骨折(推荐等级B);
对于男性由于证据不充分,无法做出推荐(声明I)
1.推荐65岁及以上的女性进行骨质疏松筛查预防骨折(推荐等级B)
USPSTF建议通过骨质测量筛查骨质疏松症以预防65岁及以上女性的骨质疏松性骨折。

Fig2.2 骨质测量的方法[2]
最常用的测试是髋部和腰椎的中央DXA。大多数治疗指南均使用中央DXA测量的骨矿物质密度来定义骨质疏松症和预防骨质疏松性骨折的治疗阈值。 其他筛查方法包括外周DXA和定量超声(QUS)骨密度测量。
2.推荐65岁以下合并骨质疏松危险因素的绝经后女性进行骨质疏松筛查预防骨折(推荐等级B)
对于65岁以下的绝经后女性,应首先根据正式的临床风险评估工具(如OST、ORAI、OSIRIS、SCORE和FRAX等)确定其骨质疏松风险;如果是风险增高的人群,USPSTF建议通过骨质测量筛查骨质疏松以预防骨折。
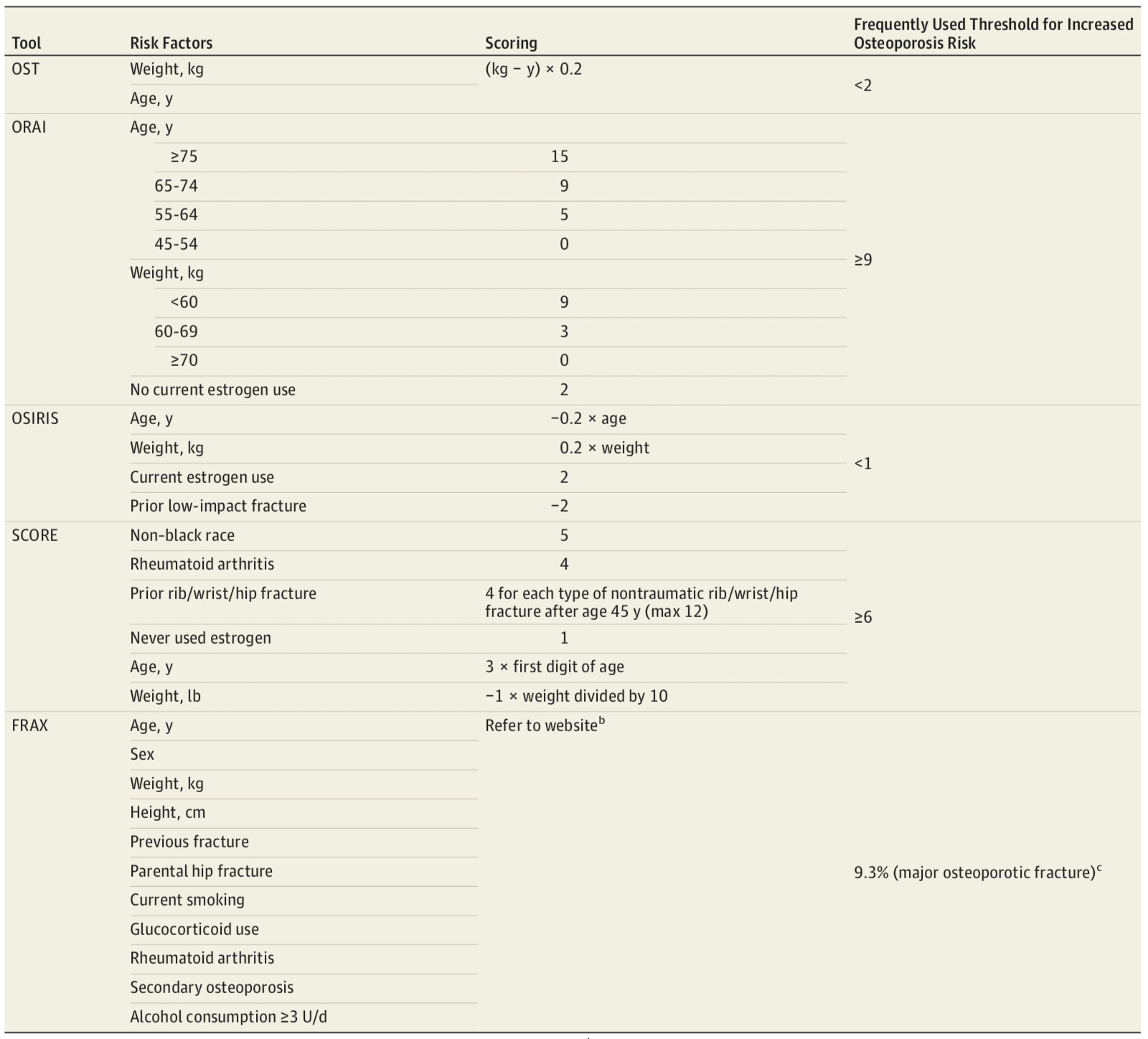
Fig2.3 骨质疏松性骨折风险的评估工具[2]
3.治疗与干预
美国食品和药物管理局(FDA)已批准多种药物用于治骨质疏松症,包括双膦酸盐、甲状旁腺激素、雷洛昔芬和雌激素等。中国也有很多药物被用于骨质疏松防治。治疗应该根据患者的临床情况权衡利弊,进行个体化治疗。
对于普通社区中65岁以上的老年人,运动显然是一剂预防骨质疏松的“良方”,而USPSTF认为额外补充维生素D和钙剂预防骨折目前证据不足。JAMA曾有文章指出,常规补充钙剂、维生素D均不能降低50岁以上中老年人骨折的发生率[7]。
我查不查?
听听中国指南的推荐吧!
综合中国的指南、诊疗手册和解读[8-10],建议以下人群进行骨质疏松的筛查。
 Fig3.1 建议行骨密度测定的人群[8]
Fig3.1 建议行骨密度测定的人群[8]
与USPSTF的建议相似,中国指南也建议对65岁以上的女性行骨质疏松的筛查;对于65岁以下的女性,则建议合并有一个或多个危险因素者接受筛查,其中就包括各种原因引起的性激素水平低下者。
不过,与美国指南相比,中国指南中考虑的危险因素更多,包括糖尿病在内的许多内分泌系统疾病也被考虑在内。其中,我们之前就专题介绍过糖尿病相关的骨病。
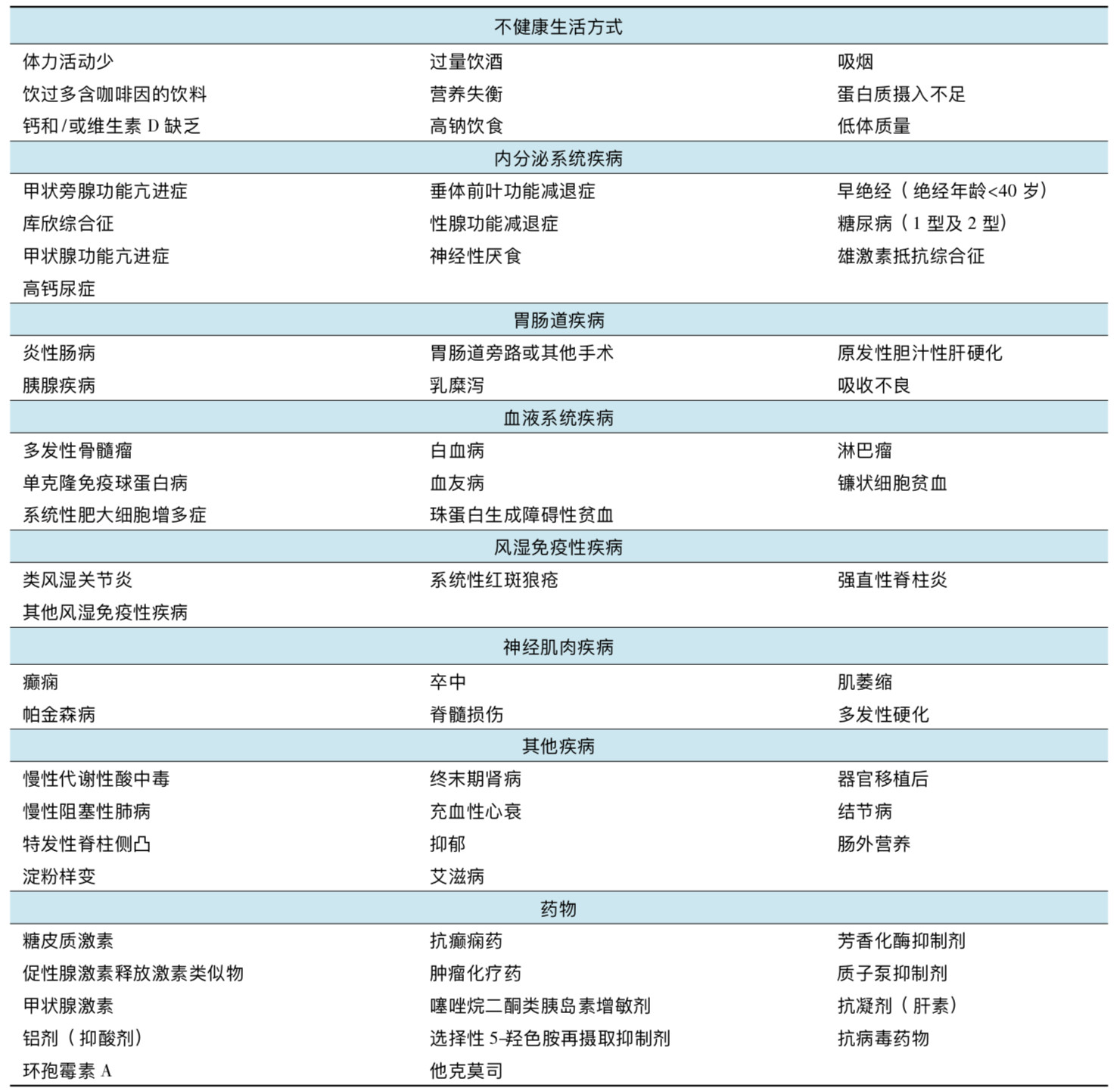
Fig3.2 骨质疏松的主要危险因素[8]
与USPSTF的建议相似,包括国际骨质疏松基金会( IOF)的骨质疏松一分钟测试题、亚洲人骨质疏松自我筛查工具(OSTA)、骨折风险预测工具(FRAX)等各种风险评估工具同样被纳入了危险因素的评估之中。其中,OSTA尤其适用于绝经后女性。
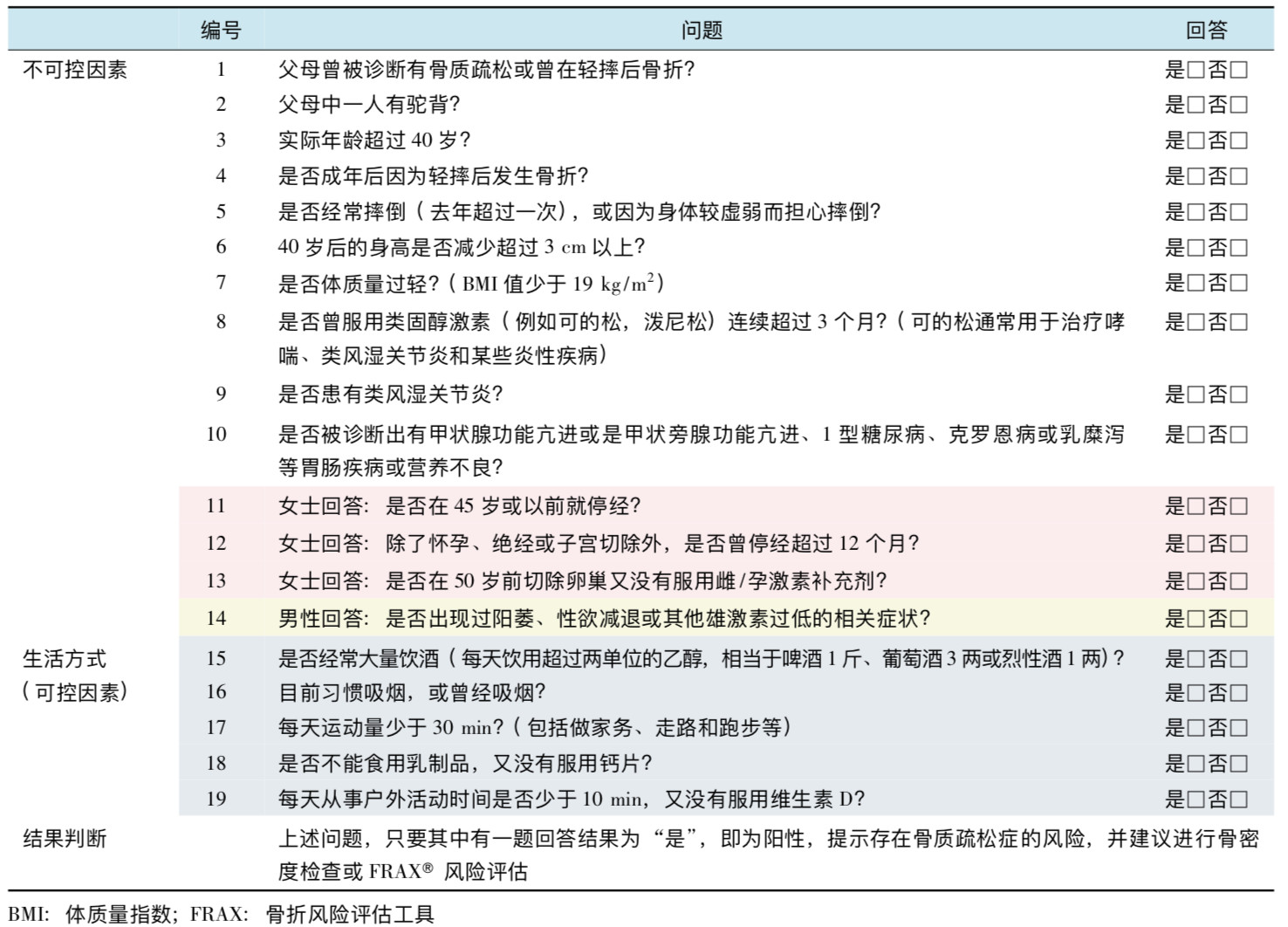 Fig3.3 IOF骨质疏松一分钟测试题[8]
Fig3.3 IOF骨质疏松一分钟测试题[8]
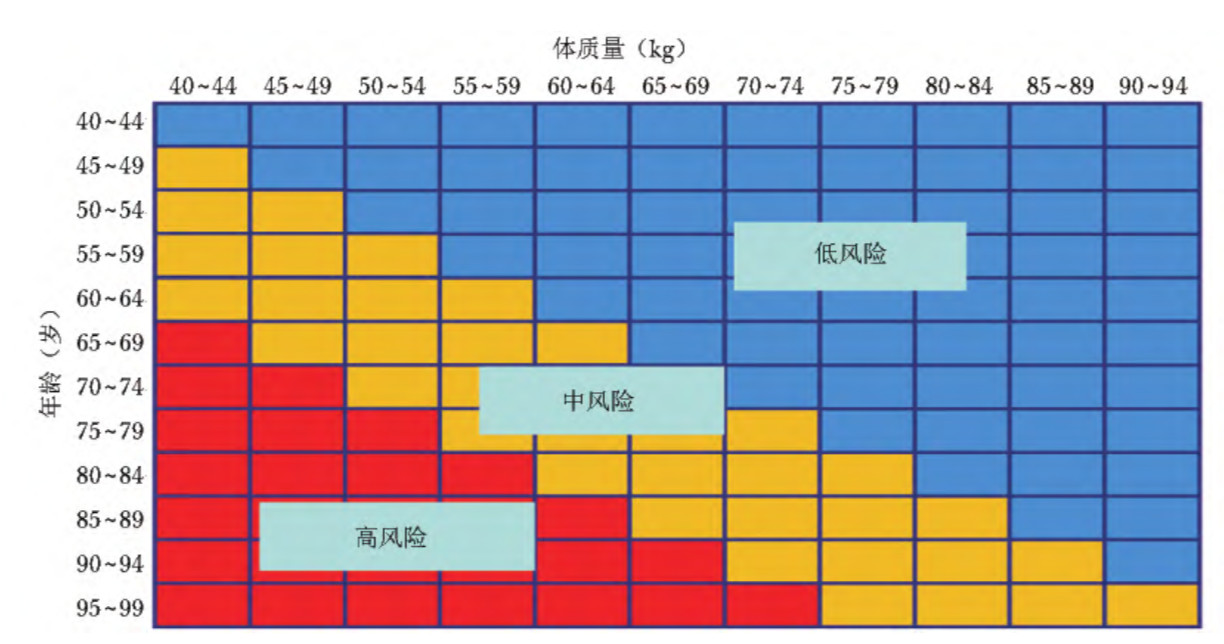
Fig 3.4 OSTA年龄、体质量和骨质疏松风险的关系[8]

Fig3.5 OSTA风险与评分[8]

Fig3.6 FRAX工具计算的依据及结果[8]
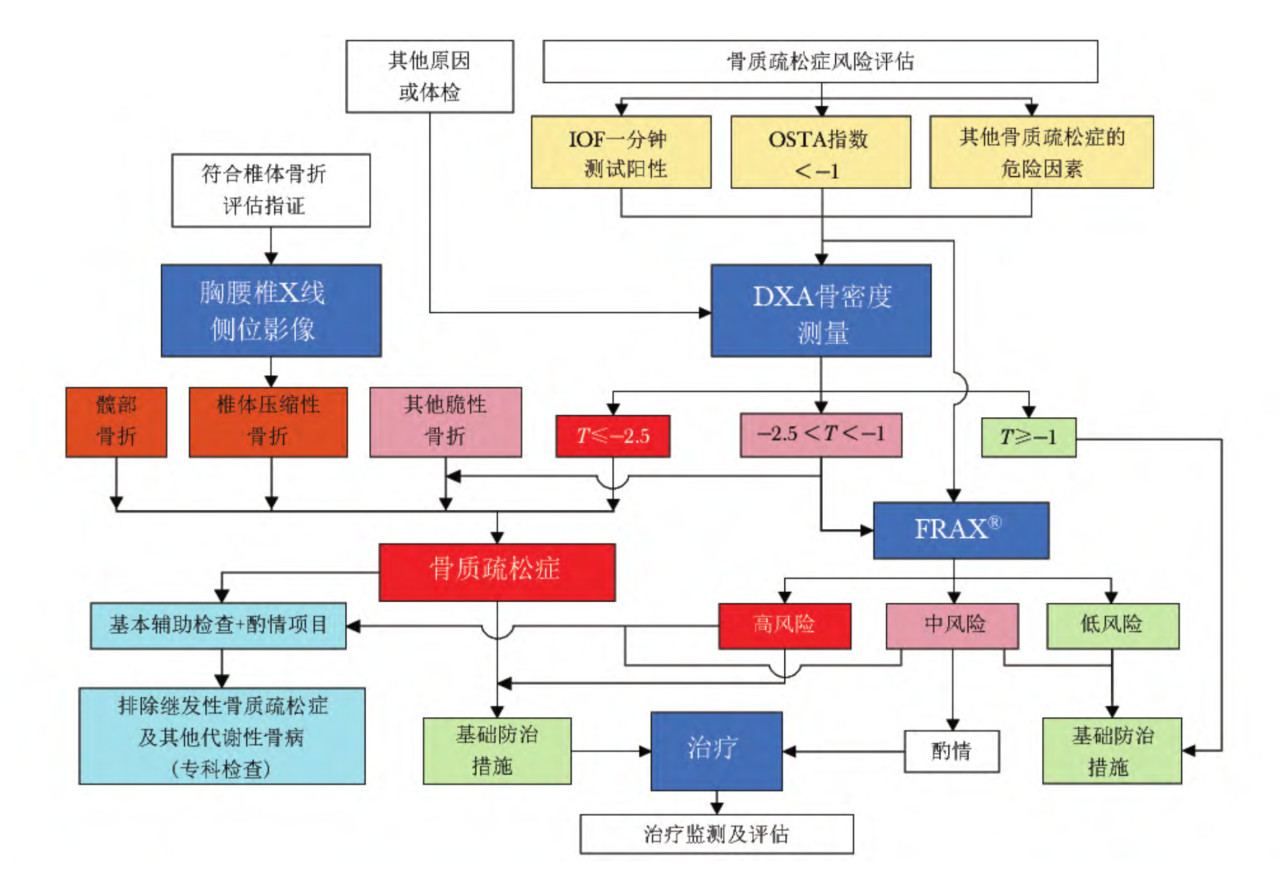
Fig3.7 骨质疏松的诊疗流程[8]
防治骨质疏松有4招
1.调整生活方式
1)加强营养、均衡膳食:推荐每日蛋白质摄入量为0.8~1.0g/kg体重,并每天摄入牛奶300ml或相当的奶制品;
2)充足日照:上午11:00 ~ 下午3:00间,尽可能多地暴露皮肤于阳光下15~30分钟;
3)规律运动:推荐规律的负重及肌肉练习,以减少跌倒和骨折风险;
4)其他:戒烟、限酒、避免过量饮用咖啡及碳酸饮料、尽量少用或不用影响骨代谢的药物等。
2.骨健康补充剂
1)钙剂:成人每日钙推荐摄入量为800mg( 元素钙) ,50岁及以上人群每日钙推荐摄入量为1000~1200mg,应尽可能通过饮食摄入钙,如食用牛奶及乳制品、大豆及豆制品、虾皮虾酱、油菜、小白菜、空心菜等[9],不足时可通过钙剂补充。
2)维生素D:成人推荐维生素D摄入量为400IU(10ug)/d,65岁及以上的老年人因缺乏日照、摄入和吸收障碍,常有维生素D缺乏,推荐摄入量为600 IU(15ug)/d。
3.抗骨质疏松药物
经骨密度检查确诊为骨质疏松症、已发生过椎体和髋部等部位脆性骨折、骨量减少且具有高骨折风险,是指南[8]推荐的抗骨质疏松药物的适应证。
主要应用的药物包括骨吸收抑制剂(如双膦酸盐、降钙素、雌激素、选择性雌激素受体调节剂、RANKL抑制剂)、骨形成促进剂(如甲状旁腺激素类似物)、其他机制类药物(如活性维生素D及其类似物、维生素K2类、锶盐)及中药(如骨碎补总黄酮制剂、淫羊藿苷类制剂、人工虎粉制剂)等。

Fig3.8 抗骨质疏松药物治疗的适应证[8]
4.康复疗法
针对骨质疏松症的康复治疗主要包括运动疗法、物理因子治疗、作业疗法及康复工程等。
筛查是骨质疏松的第一道防线,快拉上妈妈去测一测吧!
参考文献
[1] U.S. Preventive Services Task Force Homepage.Available at: https://www.uspreventiveservicestaskforce.org Last assessed on 2018-07-01.
[2] US Preventive Services Task Force. (2018).Screening for Osteoporosis to Prevent Fractures: US Preventive Services TaskForce Recommendation Statement. JAMA. 2018;319(24):2521-2531. doi:10.1001/jama.2018.7498.
[3] Meera Viswanathan,Shivani Reddy, Nancy Berkman, et al. (2018).Screening to Prevent Osteoporotic Fractures: Updated Evidence Report andSystematic Review for the US Preventive Services Task Force. JAMA.2018;319(24):2532-2551. doi:10.1001/jama.2018.6537.
[4] Jane A. Cauley. (2018). Screeningfor Osteoporosis. JAMA. 2018;319(24):2483-2485.doi:10.1001/jama.2018.5722.
[5] Margaret L. Gourlay. (2018). OsteoporosisScreening—2 Steps May Be Too Much for Women Younger Than 65 Years. JAMA Intern Med. Published online June26, 2018. doi:10.1001/jamainternmed.2018.2776.
[6] Jill Jin. (2018). Screening for Osteoporosis toPrevent Fractures, JAMA Patient Page. JAMA. 2018;319(24):2566.doi:10.1001/jama.2018.8361.
[7] [1] Jia-Guo Zhao, Xian-Tie Zeng,Jia Wang, Lin Liu. (2017). Association BetweenCalcium or Vitamin D Supplementation and Fracture Incidence inCommunity-Dwelling Older Adults A Systematic Review and Meta-analysis. JAMA.2017;318(24):2466-2482. doi:10.1001/jama.2017.19344.
[8] 中华医学会骨质疏松和矿盐疾病分会.(2017). 原发性骨质疏松症诊治指南(2017年). 中华骨质疏松和矿盐疾病杂志,2017,5,413-443. doi: 10.3969/j.issn.1674-2591.2017.05.002.
[9] 章振林,金小岚, 夏维波. (2017). 原发性骨质疏松症诊疗指南(2017版)要点解读.中华骨质疏松和矿盐疾病杂志, 2017,5,411-412. doi: 10.3969/j.issn.1674-2591.2017.05.001.
[10] 中国老年学学会骨质疏松委员会.(2015). 中国人群骨质疏松症防治手册2015版(讨论稿). 第十五届国际骨质疏松研讨会暨第十三届国际骨矿研究学术会议,2015-04-17.
循证来源:医牛独家循证原文(点击获取链接)
文稿作者 钟京谕,上海市第六人民医院
热门文章
版权声明:本平台所有注明“原创”的作品,版权归“医牛”所有,未经书面授权,任何媒体、网站和个人禁止进行转载、摘编、复制等任何使用,未经授权使用将承担相应法律责任。授权转载时须注明“来源; 医牛健康资讯网”。本平台所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。图片均来自于网络,版权属于原作者。
